«РУКОВОДСТВО ПО СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ»
2007
ГЛАВА 2
ПЕРВИЧНАЯ СЕРДЕЧНО-ЛЁГОЧНАЯ РЕАНИМАЦИЯ
Статья «Сердечно-лёгочная реанимация у детей» находится в разделе «Неотложные состояния в педиатрии», статья «Внезапная сердечная смерть» в разделе «Неотложные состояния при заболеваниях сердечно-сосудистой системы».
В основе мероприятий, проводимых пациентам с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, последовательно выполняемых на месте происшествия, при транспортировке и в медицинском учреждении. Самым важным и уязвимым звеном является первичный реанимационный комплекс, поскольку через несколько минут от момента остановки кровообращения развиваются необратимые изменения в головном мозге.
Возможны как первичная остановка дыхания, так и первичная остановка кровообращения.
Причиной первичной остановки кровообращения могут быть инфаркт миокарда, аритмии, электролитные нарушения, ТЭЛА, разрыв аневризмы аорты и др.
Различают три варианта прекращения сердечной деятельности:
асистолия,
фибрилляция желудочков,
электромеханическая диссоциация.
Первичная остановка дыхания (инородные тела в дыхательных путях, электротравма, утопление, поражение ЦНС и др.) выявляется реже. К моменту начала оказания скорой медицинской помощи, как правило, успевает развиться фибрилляция желудочков или асистолия.
Признаки остановки кровообращения:
потеря сознания,
отсутствие пульса на сонных артериях,
остановка дыхания,
расширение зрачков и отсутствие их реакции на свет,
изменение цвета кожных покровов.
Для подтверждения остановки сердца достаточно наличие первых двух признаков.
Первичный реанимационный комплекс состоит из следующих мероприятий (рис. 2-1):
восстановление проходимости дыхательных путей,
ИВЛ и оксигенотерапия,
непрямой массаж сердца.
Рис. 2-1. Алгоритм сердечно-лёгочной реанимации.
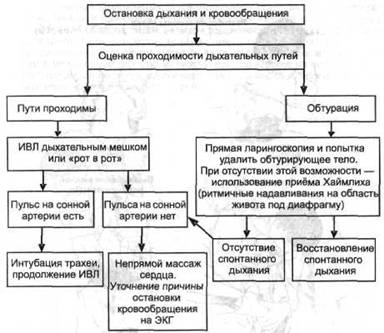
Алгоритм сердечно-лёгочной реанимации «ABCD» включает
Airway восстановление проходимости дыхательных путей,
Breathing проведение ИВЛ,
Circulation проведение закрытого массажа сердца,
Drugs введение лекарственных средств ЛС.
Специализированный реанимационный комплекс включает
электрокардиографию и дефибрилляцию,
обеспечение венозного доступа и в/в введение лекарственных средств ЛС,
интубацию трахеи.
ВОССТАНОВЛЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
При возникновении неотложных состояний проходимость дыхательных путей часто нарушается в результате западения языка, аспирации рвотными массами, кровью. Необходимо очистить ротоглотку и выполнить тройной приём Сафара:
разогнуть голову в шейном отделе позвоночника,
выдвинуть нижнюю челюсть вперёд и вверх,
открыть рот (рис. 2-2).
Рис. 2-2. Методика выполнения тройного приема Сафара.
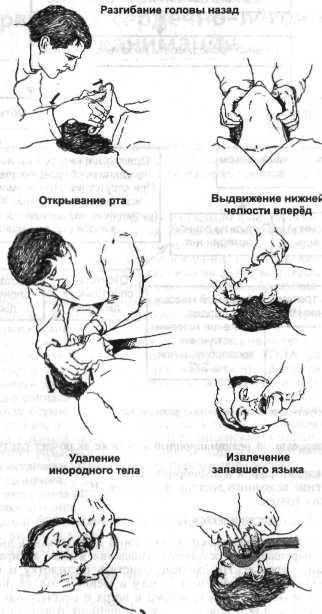
В случаях, когда нельзя исключить перелом шейного отдела позвоночника, голову разгибать нельзя. Следует ограничиться выдвижением челюсти и открытием рта. Если зубной протез цел, его оставляют в полости рта, поскольку это сохраняет контур рта и облегчает проведение ИВЛ.
При обструкции дыхательных путей инородным телом пострадавшего укладывают на бок и производят 3—5 резких ударов нижней частью ладони в межлопаточной области, затем пальцем пытаются удалить инородное тело из ротоглотки.
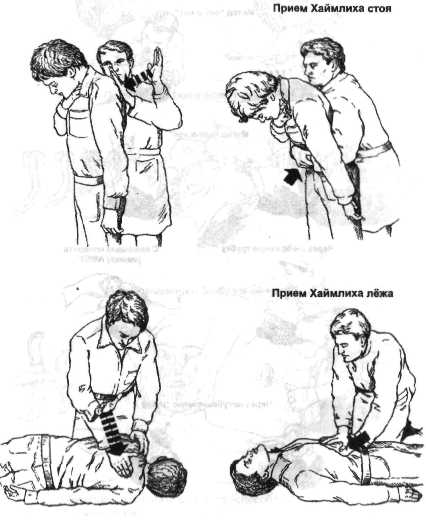
Если этот метод неэффективен, то выполняют приём Хаймлиха:
ладонь укладывают на живот между пупком и мечевидным отростком,
вторую руку кладут на первую,
производят толчок снизу вверх по средней линии,
затем пальцем пытаются удалить инородное тело из ротоглотки (рис. 2-3).
Рис. 2-3. Техника выполнении приема Хаймлиха.
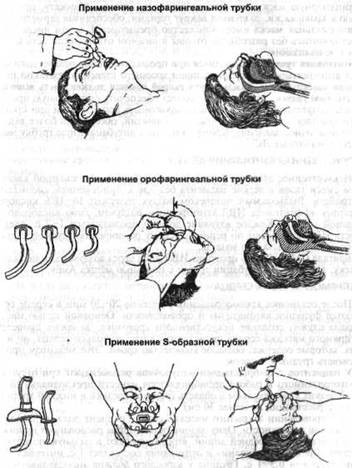
В связи с опасностью инфицирования реаниматора при контакте со слизистой оболочкой рта и носа, а также для повышения эффективности ИВЛ, используют ряд приспособлений (рис. 2-4, 2-5):
пероральный воздуховод,
трансназальный воздуховод,
фаринго-трахеальный воздуховод,
двухпросветный пишеводно-трахеальный воздуховод (комбитьюб),
ларингеальная маска.
Рис. 2-4. Приспособления проведения искусственной вентиляции лёгких.
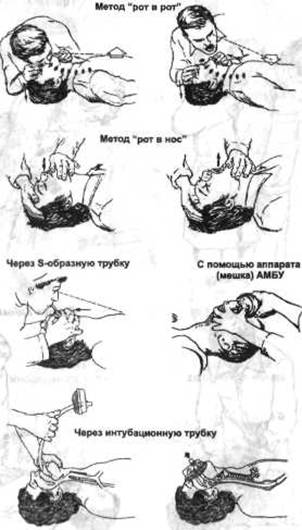
Рис. 2-5. Применение дополнительных приспособлений для проведения искусственной вентиляции лёгких.
Ларингеальный масочный воздуховод — интубационная трубка, которая не проходит через голосовую щель в трахею, а имеет на дистальном конце миниатюрную маску, которую надевают на гортань. Манжету, прилегающую к краю маски, раздувают вокруг гортани, обеспечивая герметичность. Ларингеальная маска имеет преимущества, в том числе позволяет обойтись без разгибания головы в шейном отделе, если есть к этому противопоказания.
Интубация трахеи производится при продолжительной реанимации и может выполняться только при условии хорошего владения техникой проведения манипуляции. Каждый врач скорой помощи должен уметь выполнить интубацию трахеи. Этот метод позволяет обеспечить оптимальную проходимость дыхательных путей, снизить вероятность регургитации при проведении комплекса реанимационных мероприятий, обеспечить более высокое внутрилёгочное давление. Кроме того, через интубационную трубку можно ввести некоторые ЛС.
ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЁГКИХ
Искусственное дыхание — вдувание воздуха или обогащенной кислородом смеси газов в лёгкие пациента без или с применением специальных устройств, Выдыхаемый человеком воздух содержит 16—18% кислорода, поэтому эффективнее ИВЛ атмосферным воздухом, либо кислородо-воздушной смесью. Каждое вдувание должно продолжаться 1—2с.
Адекватность ИВЛ оценивают по периодическому расширению грудной клетки и пассивному выдыханию воздуха.
Бригада СМП обычно проводит ИВЛ с помощью мешка Амбу через воздуховод или лицевую маску, или после интубации трахеи.
НЕПРЯМОЙ МАССАЖ СЕРДЦА
После остановки кровообращения в течение 20—30мин в сердце сохраняются функции автоматизма и проводимости. Основной целью массажа сердца служит создание искусственного кровотока. За время проведения непрямого массажа сердца происходит сжатие не только сердца, но и лёгких, которые содержат большое количество крови. Этот механизм принято называть грудным насосом.
У пациентов с фибрилляцией желудочков рекомендуют при отсутствии подготовленного к работе дефибриллятора нанести прекардиальный удар - 1—2 резких удара кулаком в область границы средней и нижней трети грудины с высоты не менее 30см.
При проведении закрытого массажа сердца пациент должен находиться на твердой поверхности. Одну ладонь реаниматора кладет на нижнюю треть грудины по средней линии, вторую на тыльную поверхность первой. Время надавливания и отпускания составляет 1с, интервал между компрессиями 0,5с. Грудина у взрослого должна «продавливаться» на расстояние 5—6см. Перерыв в проведении компрессий грудной клетки не должен превышать 5—10с при выполнении каких-либо лечебных мероприятий.
Критерием эффективности закрытого массажа сердца считают появление пульсовых толчков на сонных артериях, АД на уровне 60-70мм рт.ст., изменение цвета кожных покровов.
У взрослых на 2 вдувания воздуха выполняют 30 компрессий грудной клетки.
ЭЛЕКТРИЧЕСКАЯ ДЕФИБРИЛЛЯЦИЯ СЕРДЦА
Электрическая дефибрилляция сердца — важнейший компонент сердечно-лёгочной реанимации. Техника и алгоритм её проведения описаны в статье «Внезапная сердечная смерть» раздела «Неотложные состояния при заболеваниях сердечно-сосудистой системы».
ОБЕСПЕЧЕНИЕ ВЕНОЗНОГО ДОСТУПА И ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Если доступна периферическая вена, то используют её, лучше после катетеризации.
Если опытный реаниматолог хорошо владеет методикой пункции центральной вены, можно использовать этот путь, хотя для этого придется прерывать реанимационные мероприятия больше, чем на 5—10с, а это не желательно делать.
Через трахею ЛС вводят, если выполнена интубация трахеи. В крайнем случае, можно ввести препараты в трахею через перстне-щитовидную мембрану.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, ИСПОЛЬЗУЕМЫЕ ПРИ ПРОВЕДЕНИИ СЕРДЕЧНО-ЛЁГОЧНОЙ РЕАНИМАЦИИ
Эпинефрин 1мг в/в струйно или эндотрахеально в дозе 2мг, разведённый в 10мл 0,9% р-ра натрия хлорида.
Эпинефрин остаётся ЛС выбора при остановке кровообращения.
Введение препарата можно повторять с интервалом 5мин.
Введение доз, превышающих 5мг, не приводит к повышению выживаемости. Высокие дозы эпинефрина могут увеличивать тяжесть постреанимационной дисфункции миокарда, способствовать развитию тяжёлой гипокалиемии — одного из главных патогенетических факторов злокачественных желудочковых аритмий. Особую осторожность при использовании эпинефрина следует проявлять в случае развития остановки сердца, связанной со злоупотреблением кокаина или других симпатомиметиков.
Атропин 1мг (1мл 0,1% р-ра) в/в струйно или эндотрахеально (при этом доза увеличивается в 2-2,5раза).
Введение атропина показано при брадикардии и асистолии.
Введение можно повторить через 5мин, но суммарная доза должна составлять не более 3мг за время реанимации.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
Неоправданное затягивание начала реанимационных мероприятий.
Проведение сердечно-лёгочной реанимации на мягкой, пружинящей поверхности.
Нарушение алгоритма ABCD.
Неэффективные вентиляция лёгких и массаж сердца.
Нарушение правил личной безопасности.
ПРЕКРАЩЕНИЕ РЕАНИМАЦИИ
Поводом для прекращения сердечно-лёгочной реанимации служит отсутствие признаков восстановления кровообращения и дыхания при использовании всех доступных методов в течение 30мин.
Во всех случаях успешной реанимации пациенты подлежат госпитализации в реанимационное отделение стационара.